因子X的激活(Xa)可以通过两种途径实现:内源性激活途径和外源性激活途径。
(1)内源性激活途径是由血浆中的因子Ⅻ的激活开始的。因子Ⅻ与血管内膜下的胶原纤维接触激活成Ⅻa。此后,Ⅻa相继激活因子Ⅺ和Ⅸ,Ⅸa与因子Ⅷ、血小板因子3和Ca2+组成复合物,该复合物即可激活因子X。
(2)外源性激活途径始动因子为组织因子Ⅲ。指损伤的血管外组织释放因子Ⅲ参与激活因子Ⅹ生成Ⅹa的凝血途径。该途径生化反应步骤简单,故所需时间短于内源性凝血。
因子X的激活与凝血酶原的激活都是在血小板因子3提供的磷脂表面进行的,因此称为磷脂表面阶段。在凝血过程的三个阶段中,Ca2+都是不可缺少的。
四.血浆中的抗凝物质及其作用机理
血浆中最重要的抗凝物质是抗凝血酶Ⅲ和肝素。抗凝血酶Ⅲ与凝血酶结合形成复合物,使凝血酶失活。肝素能加强抗凝血酶Ⅲ的活性及加速凝血酶失活,还能使血管内皮释放凝血抑制物和纤溶酶原激活物。近年来发现血浆中蛋白质C可灭活因子V和Ⅷ、限制因子Xa与血小板结合和加强纤维蛋白溶解。
五.纤维蛋白溶解
在小血管中一旦形成血凝块,纤维蛋白可逐渐溶解(简称纤溶)、液化;在血管外形成的血凝块,也会逐渐液化。参与纤溶的因子包括纤溶酶原、纤溶酶、纤溶酶原激活物和纤溶酶抑制物。纤溶过程分两个阶段,即纤溶酶原的激活和纤维蛋白的降解。
六、ABO血型分类的依据是什么?鉴定ABO血型有何临床意义?输血的原则是什么?
(1)ABO血型系统分型的原则ABO血型系统有两种凝集原(抗原),即A凝集原和B凝集原,均存在于不同人的红细胞膜的表面。根据红细胞膜上含有凝集原的种类及有无,将人类的血型分为四型:含有A凝集原的为A型,含有B凝集原的为B型,含有A和B两种凝集原的为AB型,不含A凝集原也不含B凝集原的为O型。人的血浆中天然存在两种相应的凝集素(抗体),即抗A凝集素与抗B凝集素。相对应的凝集原与凝集素相遇会发生抗原抗体反应,因此它们不能同时存在于同一个人的红细胞和血浆中。
凝集原与凝集素分布情况如下表:
血型红细胞膜上的凝集原血浆中的凝集素
A A抗B
B B抗A
AB A和B无
O无抗A和抗B
(2)鉴定ABO血型系统的临床意义与输血原则对应的凝集原与凝集素(如A凝集原与抗A凝集素、B凝集原与抗B凝集素)相遇时,红细胞会发生凝集反应,最终红细胞溶血,这是一种会危及生命的输血反应,应当避免。因此,临床上采用同型输血是首选的输血原则,因为同型血液不存在对应的凝集原和凝集素相遇的机会。若在无法得到同型血液的特殊情况下,不同血型的互相输血,则要遵守一个原则:供血者红细胞不被受血者血清凝集,而且输血量要少,速度要慢。根据这一原则,O型血红细胞只能少量的输给其他AB O血型者。
第四章血液循环
一、心脏的泵血功能
1.心动周期:心脏一次收缩和舒张,构成一个机械活动周期称为心动周期,
2.心动周期与心率的关系:心动周期时间的长短与心率有关,心率增快时,心动周期将缩短,收缩期和舒张期都相应缩短,但舒张期缩短的比例较大,心肌工作的时间相对延长,所以心率过快将影响心脏泵血功能。
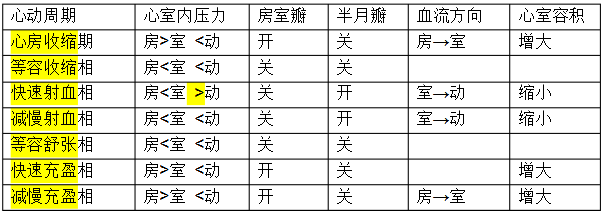
二、一个心动周期中,各时期压力、容积、瓣膜启闭、血流方向变化情况如何?
以左心室为例,现将心动周期中瓣膜开关、心室压力、心室容积、血流方向等四项变化简扼归纳下表
三、简述心脏泵血功能的评价指标
1.每搏输出量和心输出量一侧心室一次收缩所射出的血液量为搏出量;每搏输出量与心率的乘积为心输出量。
2.射血分数每搏输出量与心室舒张末期的容积的百分比。人体安静时的射血分数约为55%~65%。射血分数与心肌的收缩能力有关,心肌收缩力越强,则每搏输出量越多,在心室内留下的血量将越少,射血分数也越大。
3、心指数以单位体表面积(m2)计算的每分输出量称为心指数。年龄在10岁左右,静息心指数最大,以后随年龄增长而逐渐下降。
4.心脏做功量心脏收缩将血液射人动脉时,是通过心脏做功释放的能量转化为血流的动能和压强能,以驱动血液循环流动。其中压强能的大部分用于维持血压,搏出血液的压强能一般用平均动脉压表示。
四、试述心室肌细胞动作电位产生的机制。
心室肌细胞动作电位的全过程分为五个时期:
(一)0期(去极化期)在兴奋激发下,当心室肌细胞的静息电位去极化到达阈电位-70mV时,膜的钠通道开放,Na+快速大量流人细胞内流,使膜内电位迅速上升到+30mV,由去极化到反极化。膜内电位从0mV到+30 mV,谓之超射。
(二)1期(快速复极化初期)于快钠通道很快失活,Na+内流停止,同时钾离子通道激活,立即出现K+外流
的快速短暂复极化过程。膜电位迅速下降到0mV左右,历时约10ms。
(三)2期(平台期或缓慢复极化期)复极化电位达0mV左右之后,复极化过程变慢。主要是Ca2+缓慢持久的内流抵消了K+外流使膜电位保持在0mV左右,形成一个平坡,故称平台期。
(四)3期(快速复极化末期)平台期末钙通道失活,而K+继续外流,使膜内电位继续下降以后,膜对K+通透性增高,使复极化过程越来越快,直至膜电位迅速下降到—90rnV,复极化完成。
(五)4期(静息期)3期之后膜电位已恢复到静息电位水平,但离子分布状态尚未恢复,此期通过膜上离子泵的转运把内流的Na+和Ca2+泵到膜外,把外流的K+泵回膜内,使离子浓度恢复到兴奋前的静息状态。五、试述影响心输出量的因素。
心输出量为搏出量与心率的乘积,心脏通过搏出量和心率两方面来调节泵血功能。
(一)搏出量的调节
(1)异长调节:是指通过心肌细胞本身初长度的变化而引起心肌收缩强度的改变。在心室前负荷以及初长度达到最适水平之前,随着前负荷及其决定心肌细胞肌小节的初长度的增加,使粗细肌丝的有效重叠程度增加,因而激活时可形成的横桥联结数目相应增加,肌小节的收缩强度增加,使整个心室收缩强度增加,搏出量和搏功增加。心室舒张末期充盈量代表心室肌的前负荷。在心室其他条件不变的情况下,凡是影响心室充盈量的因素,都能通过异长调节使搏出量改变。心室充盈量是静脉回心血量和心室射血后乘余血量的总和。静脉回心血量与心室舒张充盈持续时间和静脉血回流速度有关。心率增快时,心室舒张充盈期缩短,充盈不完全,搏出量减少;静脉血回流速度愈快,心室充盈量愈大,搏出量增加。
异长调节的主要作用是对搏出量作精细的调节。当体位改变或动脉压突然增高,以及当左右心室搏出量不平衡等情况下所出现的充盈量的微小变化,可通过此机制来改变搏出量,使之与充盈量达到平衡。
(2)等长调节:通过心肌收缩能力(即心肌不依赖于前后负荷而改变其力学活动的一种内在特性)的改变,从而影响心肌收缩的强度和速度,使心脏搏出量和搏功发生相应改变的调节,称为等长调节。它与心肌初长度无关。心肌收缩能力受多种因素的影响,兴奋—收缩耦联的各个环节都能影响收缩能力,其中横桥联结数(活化横桥数)和肌凝蛋白的ATP酶活性是控制收缩能力的主要因素。凡能增加兴奋后胞浆Ca2+浓度和/或肌钙蛋白对Ca2+亲和力的因素,均可增加横桥联结数,使收缩能力增强。
(3)后负荷对搏出量的影响:动脉血压是心室肌的后负荷,在心率、心肌初长度和收缩能力不变的情况下,如动脉血压增高,则等容收缩相延长而射血相缩短,同时,心室肌缩短的程度和速度均减少,从而造成心室内余血量增加,通过异长调节,使搏出量恢复正常。随着搏出量的恢复,并通过神经体液调节,加强心肌收缩能力,使心室舒张末期容积也恢复到原有水平。
(二)心率对心输出量的影响:心率在每分钟40~180次范围内,心率增快,心输出量增多。心率超过每分钟180次时,心室充盈时间明显缩短,充盈量减少,搏出量显著减少,心输出量亦开始下降;心率低于每分钟40次时,心舒期过长,心室充盈量早已达到上限,再延长心舒时间也不能增加充盈量和搏出量,所以,心输出量也减少。
(三)心脏泵功能的储备:泵功能储备(心力储备)是指心输出量随机体代谢需要而增加的能力。心脏的储备能力取决于心率和搏出量可能发生的最大、最适宜的变化程度。搏出量储备包括收缩期储备和舒张期储备,前者大于后者。交感神经兴奋时主要动用心率储备和收缩期储备;体育锻炼则可增加心力储备。
六、心脏为什么能自动节律性收缩?
心脏能自动地进行有节律的舒缩活动主要取决于心肌的电生理特性,即自动节律性、传导性和兴奋性。
心肌自律细胞能不依赖于神经控制,自动地按一定顺序发生兴奋。这是由于心肌组织中含有自律细胞,它们能在动作电位的4期自动去极化产生兴奋,即具有自律性,其中以窦房结的自律性最高,所以它是心脏的正常起搏点,它产生的兴奋主要通过特殊传导系统传到心房和心室,使心房和心室发生兴奋和收缩。在兴奋由心房传向心室的过程中,由于房室交界的传导速度很慢,形成了约0.1秒的房室延搁,从而使心房兴奋收缩超前于心室,这样就保证了心房和心室交替收缩和舒张。心肌细胞在一次兴奋后,其兴奋性将发生周期性的变化,其特点是有效不应期特别长,心肌只有在舒张早期以后,才有可能接受另一刺激产生兴奋和收缩,这样使心肌不会发生强直收缩,始终保持着收缩与舒张的交替进行。
七、影响动脉血压的的因素。
影响动脉血压的因素主要有每搏输出量、心率、外周阻力、大动脉壁的弹性和循环血量与血管容量之间的关系等五个方面:
(1)每搏输出量主要影响收缩压。搏出量增多时,收缠压增高,脉压差增大。
(2)心率主要影响舒张压。随着心率增快,舒张压升高比收缩压升高明显,脉压差减小。
(3)外周阻力主要影响舒张压,是影响舒张压的最重要因素。外周阻力增加时,舒张压增大,脉压差减小。
(4)主动脉和大动脉的弹性贮器作用减小脉压差。
(5)循环血量与血管系统容量的比例影响平均充盈压。降低大于收缩压的降低,故脉压增大。
八、组织液是如何生成的?
组织液是血浆滤过毛细血管壁而生成的。液体通过毛细血管壁移动的方向取决于毛细血管压、组织液静水压、血浆胶体渗透压和组织液胶体渗透压四个因素。其中,滤过的力量:毛细血管压和组织液胶体渗透压;重吸收力量:血浆胶体渗透压和组织液静水压。则:
生成组织液的有效滤过压=(毛细血管血压+组织液胶体渗透压)—(血浆胶体渗透压+组织液静水压)
影响组织液生成的因素有毛细血管压、血浆胶体渗透压、淋巴回流和毛细血管壁通透性等。
九、试述肾上腺素和去甲肾上腺素对心血管活动的调节。
1、对血管的作用:去甲肾上腺素对α受体的作用强于β受体,对全身多数血管有明显的收缩反应,静脉注射去甲肾上腺素可出现动脉血压的显著升高。因而临床上常把去甲肾上腺素作为升压药;肾上腺素可与α和β受体结合,但其与α受体结合能力较弱,与β受体亲和力较强。肾上腺素与α受体结合表现为血管收缩,与β受体结合,则表现为血管扩张,其效应如何取决于这两类受体分布情况,即那一种受体占优势。
2、对心脏的作用:二者均可作用于β受体,产生正性变时、变力和变传导效应,但后者作用更强。所以,肾上腺素常作为强心药应用于临床。
十、试述降压反射对血压的调节机制。
降压反射是指颈动脉窦和主动脉弓的压力感受器受到牵张刺激,反射性地引起心率减慢、心收缩力减弱,心输出量减少和外周阻力降低,血压下降的反射。其反射弧组成如下:
(一)感受器:位于颈内动脉和颈外动脉分叉处的颈动脉窦以及主动脉弓处。在血管外膜下的感觉神经末梢,能感受血压增高的刺激而兴奋。
