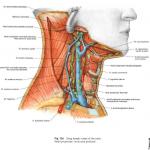
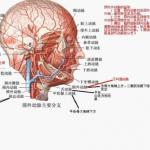
��ǻ�Ĥ��ѧ�ص�
��һ�� ��ǻ�Ĥ��ѧ����
·��ǻ�Ĥ����ǻ�ڵ�ʪ�����
·��ǻ�Ĥ������Ҫ�ۼ���ǻ�Ĥ��֯�������죬�����ڶ�ļ������ܳ�
·��ǻ�Ĥ��ѧ���о���ǻ�Ĥ���Ļ������ۺ��ٴ����ε�ѧ��
·��ǰ���䣺һ�ֱ�������֯�������Ŀ����Ը�������̬ѧ�����б仯����֯����װߡ���ߡ�
·��ǰ״̬�����ڳ�̬�������а���Σ�ա����ǻ��ƽ̦���Ĥ����ά�Ա�
·��ǻ�Ĥ��Σ������
�ڵ��ูU����
�ڽ��ڲ�������
������
·�����ٴ�����
��1�� �ߣ�Ƥ���Ĥ���߳��������ɫ�ı䣬ֱ��С��2cm
��2�� ����Ĥ��С��ʵ����ͻ��ֱ��С��1cm
��3�� �壺�Ĥ������Һ������壬ֱ��С��1cm����Ϊ��Ƥ�������Ƥ����
��4�� �����Ĥ��Ƥ�������Է���������ȱ����ƻ������㻵��������γɰ��ݣ�dz�� ����ֻ�ƻ���Ƥ�㣬���Ϻ����ۡ�
��5�� ���ã��Ĥdz���IJ�����Ƥ���ˣ�������ϸ����
��6�� ή������֯ϸ���������С������������
��7�� ���ѣ��Ĥ������״�ѿڣ������Խ���ʹ��֯ʧȥ���Ա�����
��8�� ��Ĥ���Ұ�ɫ���ư�ɫ����������������ά�ء������������Ƥϸ��������ϸ���ۼ����γɵ�Ĥ
��9�� �裺���̵���֯��Ѫ������Ƥ����ճ������
��10�� ��м���Ѿ�������ı�Ƥ����ϸ��
�ڶ��� ��ǻ�Ĥ��Ⱦ�Լ���
·�����Կ��ף����������ף���״�������ڲ��ļ���
|
|
�����Կ��� |
���������� |
��״���� |
����ڲ� |
|
��ԭ�� |
�����������HSV��I�Ͷ࣬II���� |
|
ˮ��-��״�������VZV�� |
Cox A16��EV71 |
|
�÷����� |
6����—2��Ӥ�� |
10—30������� |
|
3�������� |
|
�÷���λ |
��ǻ�Ĥ�κβ�λ |
|
�ظ����������������沿 |
�����Էֲ�����ǻ�㷺 |
|
ǰ��֢״ |
�Ӵ�ʷ������ƣ����������ܰͽ��״� ��ʳ����ǻ�Ĥ�������㷺��Ѫˮ�� |
С���������“������” |
���ȷ������ֲ���ʹ�����ƸУ���ʹ |
��ǰ��֢״��ͻȻ������1—3����ʹ�����ѣ���ʳ������ |
|
DZ���� |
4—7�� |
|
|
3—4�� |
|
Ƥ��ı� |
ˮ�壬�����ںϣ���������ã���� |
��ɫ��Ĥ���ǣ���Χ���Σ����밼�ݣ���ʹ���ԣ�С��5mm������10�������� |
���죬���������ˮ�壬�ɺԣ��������գ���ǣ�ɫ�س��� |
Ƥ��2d���֣���ɫ�����ߣ�Сˮ�� |
|
��ǻ���� |
�ɴ�Сˮ����ͷ��С�������ںϣ���������ã��ϸ���ɫ��Ĥ |
���࣬�����棬�ɴ�ˮ�壬�����ںϣ���������� |
��ǻ�Ĥɢ�������� |
|
|
���� |
7—10�� |
10—14d |
4—6�� |
7—10�� |
|
�鷢֢״ |
���ף���Ĥ�� |
|
Ramsey-Hunt�ۺ��� |
���ף��ļ��� |
·��ǻ��ˣ����Ϳڴ�����ǻ��״ϸ�������������������
|
|
��ǻ��� |
���Ϳڴ� |
��ǻ��״ϸ���� |
���������� |
|
��ǻ���� |
��С�״�DZ���Σ���Ե��������ҧ״���ײ��һƷ����ȥ����ɼ�����ɫɣ�����ѿ�� |
���������“����”״��������Ĥ�²����弰������֯��ֱ���ɴ���1cm��������Χ��֯����¡�𣬻���Ӳ�������лһ�ɫ��Ĥ��Ұ�ɫ������֯�� |
���������Ӳ�ᣬ��Ե��λ�Ƚ�˲����Ӳ��������ܰͽ��״��Ӳ��ճ���̶� |
������̬�����Ի�е�̼���������� |
|
��� |
���ʷ����Ƭ��Ѫ������죬��˾������� |
|
|
|
|
���� |
|
|
|
ȥ���������غ�1-2������ |
·������װߣ���ǻ�װߣ��߿�״��ƽ̦����
|
|
������װ� |
��ǻ�װ� |
�߿�״��ƽ̦ |
|
�÷���λ |
��ճĤ���ڽ��ڲ���������������� |
��������ճĤҧ���ߣ��࣬����ǰͥ������ |
|
|
Ƥ���ص� |
���״������״��������Ϊ���Ž��ܵİ�ɫ���ʰ߿� |
ƽ���Ը߳��Ĥ���߽��������֮�������е��Ըı䣬�дֲڸУ��������𣬱仯��������Ѫ |
��ҪΪ�������ɫ��״���ƣ�����仯�Ͽ죬���г�Ѫ���ã����ԣ��ʵ��ı� |
|
�鷢֢״ |
�ڽ��ף��ڸɣ����ƣ�ʹ |
�� |
Ƥ������ָ�ײ��� |
|
����� |
4% |
3--5% |
0.4--2% |
·��Ⱦ�༲������Щ����Ҫ�IJ����ǣ�
|
���� |
���� |
|
|
�������� |
�����������HSV����Ⱦ���£�I�ͽ϶࣬II�ͽ��٣� |
|
|
��״���� |
ˮ��-��״�������VZV����Ⱦ���� |
|
|
����ڲ� |
Cox A��16��4��5��6��7��8��9��10����B��2��5��������EV71��Ⱦ |
|
|
��ǻ������� |
�������Ⱦ����ɫ�����������Ҫ�²��� |
|
|
��ǻ��� |
��˷���˾��ַ��Ĥ���� |
|
|
����Կ��� |
��Ҫ�²���Ϊ���ϣ�����������������˫�������ͬʱ�²� |
|
|
������������ |
��״�˾����������Ⱦ���� |
|
·�ٴ���������Կ��ּ��ͣ��������ٴ�����
|
|
�ٴ����� |
|
���Լ�Ĥ��������� ����ڴ���ѩ�ڲ��� |
�÷����������ò�������������ֲ�ߣ� �κβ�λ�Ĥ�Կ����ۣ� ��ǻ�Ĥ�㷺��Ѫ���ϸ��ǰ�ɫС�ߵ��������ںϳɰ�ɫƬ״��Ĥ���ƿ��ڲ����̿飻 ��Ĥ������ȥ����ǿ˺�¼�Ĥ�ɼ���ɫ��Ѫ�档 |
|
���Ժ����������� ���������Կ��ף����ף� |
���˶�����������ù������أ� �ಿ�÷��� �Ĥ������ɢ�Ժ�ߣ����ͷή���ʺ죬�м�Ĥ��������˫�պ�ߣ��ڽ����ã� �ֲ���ʹ���ڸɣ�ζ���쳣 |
|
���Ժ����������� ������Կ��ף� |
�����ݵ��������˶���� �÷��������ݽӴ��������Ĥ������ټ��� �ֲ��Ĥή��������ɫˮ�ף����лư�ɫ����״���߰ߵ�״��Ĥ���ǣ� ȫ����Ӧ�ᣬ�ֲ���ʹ�� |
|
������ֳ��������� ��������װߣ� |
�÷��ڿڽ��ڲ���������������Ĥ�� ����ͨ�װߣ��ʽ��״�����״���������Ĥ���Ž��ܣ� ����ʽϸߣ�Ӧ��ù۲죻 ����ڽ��ף��ڸɣ����ƣ�ʹ |
·����Կ��ͼ��Լ�Ĥ����������ļ���
|
|
���Լ�Ĥ����������� |
����Կ��� |
|
��ԭ�� |
��Ҫ�ǰ�ɫ����� |
��Ҫ�ǽ��ϣ�����������������˫��� |
|
�����ص� |
��ǻ�Ĥ�㷺��Ѫ���ϸ��ǰ�ɫС�ߵ��������ںϳɰ�ɫƬ״��Ĥ���ƿ��ڲ����̿飻 ��Ĥ������ȥ����ǿ˺�¼�Ĥ�ɼ���ɫ��Ѫ�档 |
�Ĥ��Ѫˮ�����ԣ��г�Ƭ�Ļһ�ɫ��Ĥ������⻬���ܣ� ��Ĥ�ױ���ȥ�����������������Ѫ |
|
�ܰͽ� |
���״� |
�����ܰͽ��״� |
������ ��ǻ�Ĥ������Ӧ�Լ���
·������Ӧ����̬��Ӧ���������ٴ��ܵ���ͬ��ԭ�Ĵ̼����������IJ����Ե����߷�Ӧ��
·����ԭ����Ӧԭ������������Ӧ�Ŀ�ԭ���ʡ�
·��ȫ��ԭ����Ϊ��������ʣ���������ԭ�ͷ�Ӧԭ�����ԣ�����������������Ӧ��
·�뿹ԭ��������С��������������Ӧ��Ӧ���������������������֯����Ϻ��Ϊ����ӣ��߱���ԭ�Ժ��շ�������Ӧ��������
·��ǻ�Ĥ������Ӧ�Լ�������Щ��������һ�ͳ�����Ӧ��
|
���� |
������Ӧ���� |
��֯�ı� |
|
ҩ������Կ��� |
С����I�ͣ���IV�� |
������֢����Ƥϸ���ں�ϸ�����ˮ�� |
|
�����ԽӴ��Կ��� |
IV�� |
����ϸ������ϸ�����Ի��� |
|
Ѫ������ˮ�� |
I�� |
�������֯ëϸѪ�����ų�Ѫ��������֢ϸ������ |
|
�����������Ժ�� |
IV�� |
ϸ���ں�ϸ����ˮ�ף���Ƥ�������γɣ���֢ϸ������ |
·ҩ������Կ����ٴ�����������Σ���ԣ�
��1�� ��ǻ�Ĥ����Ѫ���ף���ߣ�ˮ�壬���ã�����Ĥ
��2�� Ƥ�����÷��������棬��ߣ�ˮ�壬���ã������Ƥ
��3�� �̶���ҩ�ͬһ��λ������ͬһ��̬�����IJ��𣬺÷��ڴ��������ܣ���ɫ�س���
��4�� ��֢ҩ������Կ��ף��������ۺ������ж��Ա�Ƥ�����ɽ�֢����ȫ���㷺�Դ��壬����ȫ�����ϣ��Ĥ��������
·�����ԽӴ��Կ����ٴ�����������
��1�� �Ӵ���ԭ���ʣ�2—3d���ǻ�ֲ��Ĥ��Ѫ���ף���ߣ�ˮ�壬���ã�����
��2�� �����Ͻ�Ӵ����Ĥ������ɫ����״���䣬��Ϊ̦����Ӧ
��3�� ����ԭ�������飨+��
·Ѫ������ˮ���ٴ�����������
��1�� ͷ�沿���ɽ����֯���ϴ����ʺ���
��2�� һ����Сʱ����1—2d������
·�����������Ժ�ߵ��ٴ�����������Σ���ԣ�
��1�� ��ǻ�Ĥ�����������ˮ�ף����ã���������Ĥ���׳�Ѫ�����Ѫ�裬ŧѪ��
��2�� Ƥ�����ա��ࡢ�֡��㡢��֫��ࡢ�沿����������ߺϲ�ˮ�壬��Ĥ����������
��3�� ���Ͷ����������Ժ�ߣ���˹-Լ�ۺ������������������߲��ۺ��������������գ�ȫ����ǻ�ף��ڡ��ۡ��ǡ���ֳ����Ƥ���������ú���֢�����ֶ����Բ���
·��ǻ�Ĥ������Ӧ�Լ����������Ҫ��
|
���� |
���Ҫ�� |
|
ҩ������Կ��� |
1������ǰ��ҩʷ 2��ͻ��������֢����ҩ��12—24h�������ֵ��Ͳ��� 3��ͣ������ҩ�����ܿ����� |
|
�����ԽӴ��Կ��� |
1�� ��ʷ�ͷ��־ֲ�����ԭԭ 2�� ȥ������ԭ��ܿ���ʧ |
|
Ѫ������ˮ�� |
1������ͻȻ���� 2��������ˮ�ף��е��� 3��Ƥ�½����֯���ɴ� 4��������ʧ���������� |
|
�����������Ժ�� |
1�� ͻ��������֢ 2�� ���Ͳ��𣬰��������������� 3�� �����ԣ������� 4�� ���Ͳ������ |